Es la inflamación de una o más articulaciones. Una articulación es el área donde dos huesos se encuentran. Existen más de 100 tipos diferentes de artritis.
Ver también: dolor articular.
Causas
La artritis involucra la degradación del cartílago, el cual normalmente protege una articulación, permitiendo que ésta se mueva de forma suave. El cartílago también absorbe el golpe cuando se ejerce presión sobre la articulación, como sucede cuando uno camina. Sin la cantidad usual de cartílago, los huesos se rozan, causando dolor, hinchazón (inflamación) y rigidez.
La inflamación de la articulación puede resultar de:
- Una enfermedad autoinmunitaria (el sistema inmunitario del cuerpo ataca por error al tejido sano).
- Fractura ósea.
- "Desgaste y deterioro" general de las articulaciones.
- Infección, generalmente por bacterias o virus.
Por lo regular, la inflamación articular desaparece después de que la causa desaparece o recibe tratamiento. Algunas veces, no sucede así. Cuando esto sucede, usted tiene artritis crónica. La artritis puede presentarse en hombres y mujeres. La osteoartritis es el tipo más común. Ver: osteoartritis.
Otros tipos más comunes de artritis son, entre otros:
- Espondilitis anquilosante
- Artritis gonocócica
- Gota
- Artritis reumatoidea juvenil (en niños)
- Otras infecciones bacterianas (artritis bacteriana no gonocócica)
- Artritis psoriásica
- Artritis reactiva (síndrome de Reiter)
- Artritis reumatoidea (en adultos)
- Esclerodermia
- Lupus eritematoso sistémico (LES)
Síntomas
La artritis causa dolor, hinchazón, rigidez y movimiento limitado en la articulación. Los síntomas pueden abarcar:
- Dolor articular.
- Inflamación articular.
- Disminución de la capacidad para mover la articulación.
- Enrojecimiento de la piel alrededor de una articulación.
- Rigidez, especialmente en la mañana.
- Calor alrededor de una articulación.
Pruebas y exámenes
El médico llevará a cabo un examen físico y hará preguntas acerca de la historia clínica.
El examen físico puede mostrar:
- Líquido alrededor de una articulación.
- Articulaciones calientes, rojas y sensibles.
- Dificultad para mover una articulación (denominado "rango de movimiento limitado").
Algunos tipos de artritis pueden causar deformidad articular, lo cual puede ser un signo de artritis reumatoidea grave que no se ha tratado.
Con frecuencia se hacen exámenes de sangre y radiografías de las articulaciones para verificar la presencia de infección y otras causas de artritis.
El médico también puede extraer una muestra del líquido de la articulación con una aguja y enviarla a un laboratorio para su análisis.
Tratamiento
El objetivo del tratamiento es reducir el dolor, mejorar la función y prevenir un daño articular mayor. Generalmente no se puede curar la causa subyacente.
CAMBIOS EN EL ESTILO DE VIDA
Los cambios en el estilo de vida son el tratamiento preferido para la osteoartritis y otros tipos de inflamación articular. El ejercicio puede ayudar a aliviar la rigidez, reducir el dolor y la fatiga y mejorar la fortaleza ósea y muscular. Su equipo médico puede ayudarle a diseñar un programa de ejercicios que sea de lo mejor para usted.
Los programas de ejercicios pueden abarcar:
- Actividad aeróbica de bajo impacto (también llamada ejercicios de resistencia).
- Ejercicios de rango de movimiento para la flexibilidad.
- Ejercicios de fortaleza para el tono muscular.
Se puede recomendar fisioterapia, que podría incluir:
- Calor o hielo.
- Férulas o dispositivos ortopédicos con el fin de apoyar las articulaciones y ayudar a mejorar su posición; esto con frecuencia es necesario para la artritis reumatoidea.
- Hidroterapia.
- Masaje.
Otras recomendaciones:
- Dormir bien. Dormir de 8 a 10 horas cada noche y hacer siestas durante el día puede ayudarlo a recuperarse más rápidamente de un recrudecimiento de la enfermedad y puede incluso ayudar a prevenir reagudizaciones.
- Evitar permanecer en una posición durante mucho tiempo.
- Evitar posiciones o movimientos que ejerzan tensión adicional sobre las articulaciones afectadas.
- Hacer modificaciones en el hogar para facilitar las actividades; por ejemplo, instalar barandas de donde prenderse en el baño, la tina o cerca del sanitario.
- Ensayar con actividades para reducir el estrés, como meditación, yoga o tai chi.
- Consumir una alimentación saludable llena de frutas y verduras, las cuales contienen vitaminas y minerales importantes, especialmente vitamina E.
- Comer alimentos ricos en ácidos grasos omega-3, tales como pescado de agua fría (como el salmón, la caballa y el arenque), la semilla de linaza, la semilla de colza (canola), las semillas de soya, el aceite de soya, las semillas de calabaza y las nueces de nogal.
- Aplicar crema de capsaicina sobre las articulaciones dolorosas. Usted puede sentir mejoramiento después de aplicar la crema durante 3 a 7 días.
- Bajar de peso, si tiene sobrepeso. La pérdida de peso puede mejorar enormemente el dolor articular en las piernas y los pies.
MEDICAMENTOS:
Se pueden recetar medicamentos junto con cambios en el estilo de vida. Todos los medicamentos tienen riesgos, algunos más que otros. Es importante que el médico lo vigile cuidadosamente cuando esté tomando medicamentos para la artritis.
Generalmente, primero se recomiendan los medicamentos de venta libre:
- El paracetamol (Tylenol ) generalmente es el primero que se ensaya. Tómese hasta 4 gramos al día (2 Tylenol de concentración para artritis cada 6 horas). No tome más de la dosis recomendada ni tome el medicamento en combinación con grandes cantidades de alcohol. Hacer esto puede ocasionar daño hepático.
- El ácido acetilsalicílico (aspirin), el ibuprofeno o el naproxeno son antinflamatorios no esteroides (AINES) que pueden aliviar el dolor de la artritis. Sin embargo, tienen muchos riesgos potenciales, especialmente si se usan durante un período prolongado. Los efectos secundarios potenciales abarcan ataque cardíaco, accidente cerebrovascular, úlceras estomacales, sangrado del tubo digestivo y daño renal.
Los medicamentos que necesitan receta abarcan:
- Los biológicos se usan para el tratamiento de la artritis autoinmunitaria y abarcan: etanercept (Enbrel), infliximab (Remicade), adalimumab (Humira), abatacept (Orencia), rituximab (Rituxan), golimumab (Simponi), certolizumab (Cimzia) y tocilizumab (Actemra). Estos fármacos pueden mejorar la calidad de vida de muchos pacientes, pero pueden tener efectos secundarios graves.
- Los corticosteroides ("esteroides") ayudan a reducir la inflamación. Se pueden inyectar en articulaciones que presentan dolor o se pueden administrar por vía oral.
- Los medicamentos antirreumáticos modificadores de la enfermedad (DMARD, por sus siglas en inglés) se usan para tratar artritis autoinmunitaria y abarcan: metotrexato, sales de oro, penicilamina, sulfasalazina e hidroxicloroquina.
- Los inmunodepresores, como azatioprina o ciclofosfamida, se utilizan para tratar pacientes con artritis reumatoidea cuando otros medicamentos no han funcionado.
Es muy importante tomarse los medicamentos de la manera como lo prescribe el médico. Si usted está teniendo dificultades para hacerlo (por ejemplo, debido a efectos secundarios intolerables), debe hablar con el médico. Asimismo, cerciórese de que el médico sepa respecto a todos los medicamentos que usted está tomando, incluyendo vitaminas y suplementos comprados sin receta.
CIRUGÍA Y OTROS MÉTODOS:
En algunos casos, la cirugía se hace si otros métodos no han funcionado. Esto puede abarcar:
- Artroplastia para reconstruir la rodilla.
- Reemplazo de rodilla como el reemplazo total de la articulación de la rodilla.
Expectativas (pronóstico)
Unos pocos trastornos relacionados con la artritis se pueden curar completamente con el tratamiento apropiado.
Sin embargo, la mayoría de las formas de artritis son afecciones prolongadas (crónicas).
Complicaciones
Las complicaciones de la artritis abarcan:
- Dolor prolongado (crónico).
- Discapacidad.
- Dificultad para realizar actividades cotidianas.
Cuándo contactar a un profesional médico
Consulte con el médico si:
- El dolor articular persiste por más de 3 días.
- Tiene un dolor articular agudo e inexplicable.
- La articulación afectada presenta una inflamación significativa.
- Tiene dificultad para mover la articulación.
- La piel alrededor de la articulación está enrojecida o caliente al tacto.
- Tiene fiebre o ha perdido peso de manera involuntaria.
Prevención
El diagnóstico y tratamiento oportunos pueden ayudar a prevenir el daño articular. Si usted tiene un antecedente familiar de artritis, coméntele al médico, incluso si no tiene dolor en la articulación.
El hecho de evitar los movimientos excesivos y repetitivos puede ayudar a protegerlo contra la osteoartritis.
Nombres alternativos
Inflamación de las articulaciones
Serie sobre artroplastia de rodilla
Anatomía normal
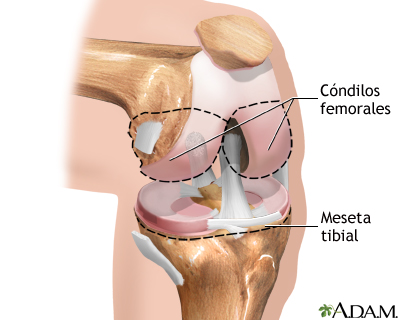
La rodilla es una articulación compleja que contiene el extremo distal del fémur (los cóndilos femorales) y el extremo proximal de la tibia (la meseta tibial). Por lo general, los cóndilos femorales se deslizan suavemente sobre la meseta tibial. Esto permite que la parte inferior de la pierna se mueva suavemente y sin dolor.
Indicaciones
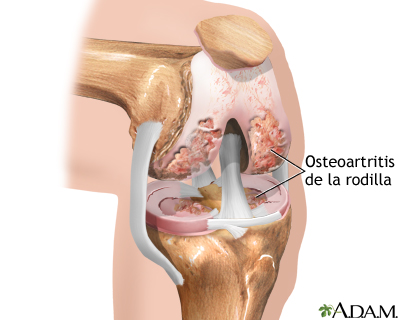
La causa más común de daño en la rodilla que lleva al reemplazo de la misma es la osteoartritis, una enfermedad degenerativa de los huesos de la rodilla que hace que las superficies de la articulación se tornen irregulares y ásperas, impidiendo un movimiento articular suave y sin dolor.
La artroplastia de rodilla se puede recomendar para:
- Osteoartritis o artritis de la rodilla que produce un dolor que no ha logrado responder a una terapia conservadora (medicamentos AINES durante seis meses o más)
- Disminución de la función de la rodilla causada por artritis
- Incapacidad para trabajar debido al dolor en la rodilla
- Incapacidad para dormir toda la noche por el dolor en la rodilla
- Incapacidad para caminar más de tres cuadras (bloques) debido al dolor en la rodilla
- Prótesis de rodilla suelta o floja
- Algunas fracturas de rodilla
Procedimiento
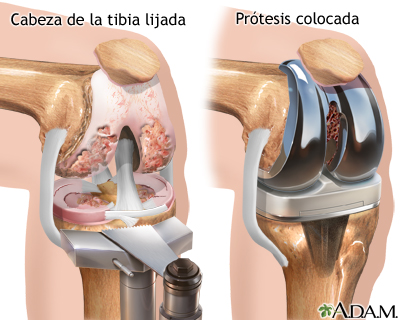 La operación se practica bajo anestesia general. El cirujano ortopédico hace una incisión sobre la rodilla afectada. Se aparta la rótula (patella) y el cirujano lija las cabezas del fémur y de la tibia para eliminar cualquier parte áspera. Esto ayuda a que la prótesis se adhiera mejor. Las dos partes de la prótesis se implantan en el fémur y la tibia usando un cemento especial para huesos.
La operación se practica bajo anestesia general. El cirujano ortopédico hace una incisión sobre la rodilla afectada. Se aparta la rótula (patella) y el cirujano lija las cabezas del fémur y de la tibia para eliminar cualquier parte áspera. Esto ayuda a que la prótesis se adhiera mejor. Las dos partes de la prótesis se implantan en el fémur y la tibia usando un cemento especial para huesos.Cuidados postoperatorios
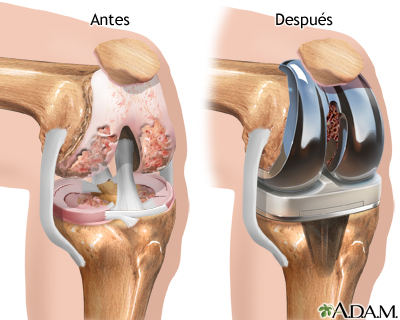 Usted regresará de la operación con una venda grande sobre el área de la rodilla. Durante la cirugía, se le colocará un tubo pequeño de drenaje para facilitar la eliminación del exceso de fluido del área de la articulación. La pierna se coloca en un aparato de movimiento pasivo continuo (MPC), un dispositivo mecánico que flexiona (dobla) y extiende (endereza) la rodilla a una velocidad y cantidad de flexión preestablecidas.Gradualmente, se aumentarán la velocidad y la cantidad de flexiones en la medida en que usted lo pueda tolerar. La pierna debe permanecer siempre en este aparato cuando usted esté en cama. El aparato de movimiento pasivo continuo ayuda a acelerar la recuperación, disminuye el dolor, el sangrado y la infección después de la operación.Usted experimentará algo de dolor moderado después de la cirugía. Sin embargo, puede recibir medicamentos intravenosos (IV) para controlar el dolor durante los tres primeros días siguientes a la operación. El dolor debe aliviarse gradualmente y, al tercer día después de la cirugía, los analgésicos orales pueden ser suficientes para controlarlo.Usted también regresará de la cirugía con varias vías intravenosas puestas que le proporcionarán hidratación y nutrición, las cuales se retirarán cuando pueda tomar suficiente líquido por su cuenta.Se le darán antibióticos para reducir el riesgo de presentar una infección.Usted igualmente regresará de la cirugía usando medias especiales. Estas medias ayudan a disminuir el riesgo de formación de coágulos de sangre, los cuales son más comunes después de una cirugía de las extremidades inferiores.A usted se le solicitará que empiece a moverse y caminar poco después de la cirugía. Asimismo, se le ayudará a pasarse de la cama a una silla en el primer día. Cuando esté en la cama, flexione y extienda los tobillos con frecuencia, lo cual puede prevenir la formación de coágulos sanguíneos.
Usted regresará de la operación con una venda grande sobre el área de la rodilla. Durante la cirugía, se le colocará un tubo pequeño de drenaje para facilitar la eliminación del exceso de fluido del área de la articulación. La pierna se coloca en un aparato de movimiento pasivo continuo (MPC), un dispositivo mecánico que flexiona (dobla) y extiende (endereza) la rodilla a una velocidad y cantidad de flexión preestablecidas.Gradualmente, se aumentarán la velocidad y la cantidad de flexiones en la medida en que usted lo pueda tolerar. La pierna debe permanecer siempre en este aparato cuando usted esté en cama. El aparato de movimiento pasivo continuo ayuda a acelerar la recuperación, disminuye el dolor, el sangrado y la infección después de la operación.Usted experimentará algo de dolor moderado después de la cirugía. Sin embargo, puede recibir medicamentos intravenosos (IV) para controlar el dolor durante los tres primeros días siguientes a la operación. El dolor debe aliviarse gradualmente y, al tercer día después de la cirugía, los analgésicos orales pueden ser suficientes para controlarlo.Usted también regresará de la cirugía con varias vías intravenosas puestas que le proporcionarán hidratación y nutrición, las cuales se retirarán cuando pueda tomar suficiente líquido por su cuenta.Se le darán antibióticos para reducir el riesgo de presentar una infección.Usted igualmente regresará de la cirugía usando medias especiales. Estas medias ayudan a disminuir el riesgo de formación de coágulos de sangre, los cuales son más comunes después de una cirugía de las extremidades inferiores.A usted se le solicitará que empiece a moverse y caminar poco después de la cirugía. Asimismo, se le ayudará a pasarse de la cama a una silla en el primer día. Cuando esté en la cama, flexione y extienda los tobillos con frecuencia, lo cual puede prevenir la formación de coágulos sanguíneos.
Serie sobre artroplastia de cadera
Anatomía normal
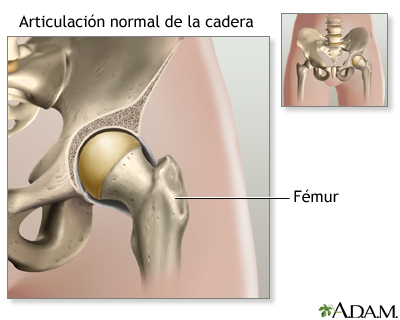
La articulación de la cadera se compone de dos partes principales: la cavidad o copa de la cadera (una parte del hueso de la pelvis llamada acetábulo) y la parte inicial del hueso de la cadera (llamado fémur).
Indicaciones
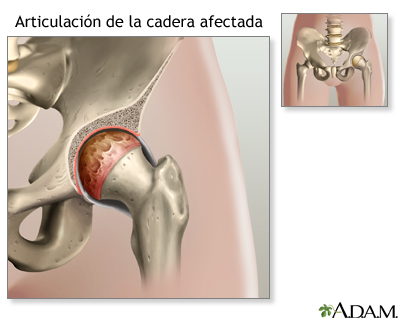
La osteoartritis es la enfermedad más común de la cadera y es causada por el desgaste y ruptura de esta articulación. El cartílago es el tejido firme y elástico que sirve de amortiguación a los huesos y articulaciones, lo cual permite que éstos se deslicen uno sobre otro. El cartílago se puede romper y desgastar. Como resultado, los huesos se rozan, causando dolor, hinchazón y rigidez.
La razón más común para someterse a una artroplastia de cadera es aliviar el dolor intenso de la artritis que limita lo que usted puede hacer. La artroplastia de cadera generalmente se hace en personas de 60 años en adelante. Esto se debe a que la mayoría de las caderas artificiales no duran más de 20 años. Igualmente, las personas más jóvenes que se someten a esta cirugía tienden a ejercer más tensión sobre su nueva cadera.
Procedimiento (primera parte)
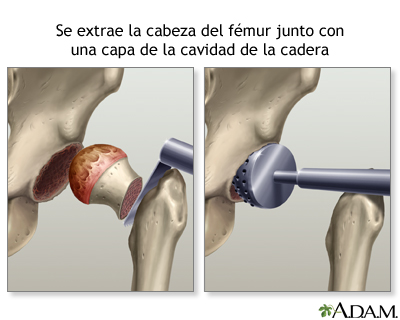
La artroplastia de cadera es una cirugía para reemplazar toda o parte de la articulación coxofemoral por una articulación artificial, la cual se denomina prótesis. La articulación artificial de la cadera tiene 4 partes:
- Una copa que reemplaza el acetábulo viejo de la cadera. La copa normalmente está hecha de metal.
- El inserto, el cual encaja dentro del acetábulo, por lo regular, es de plástico, pero algunos cirujanos usan cerámica y metal. El inserto le permite a la cadera moverse fácilmente.
- Una esfera de metal o cerámica que reemplazará la cabeza redonda del fémur.
- Un vástago de metal que va adherido a la caña del fémur.
Después de recibir anestesia, el cirujano hará una incisión (corte) para abrir la articulación de la cadera y luego:
- Extirpará la cabeza del fémur.
- Limpiará el acetábulo de la cadera y retirará el cartílago remanente y el hueso artrítico o dañado.
Procedimiento (segunda parte)
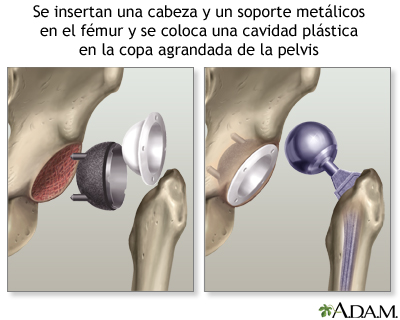 Luego, el cirujano:
Luego, el cirujano:- Pondrá el nuevo acetábulo de la cadera en su lugar y luego introducirá el vástago de metal dentro del fémur.
- Revisará la estabilidad de la cadera y colocará la esfera del tamaño correcto para la nueva articulación.
- Asegurará todas las nuevas partes en su lugar, algunas veces con un cemento especial.
- Reparará los músculos y tendones alrededor de la nueva articulación.
- Cerrará la incisión quirúrgica.
Se colocará un pequeño tubo de drenaje durante la cirugía para ayudar a drenar el exceso de líquido del área de la articulación. Un apósito grande cubrirá el área de la cadera.Cuidados postoperatorios
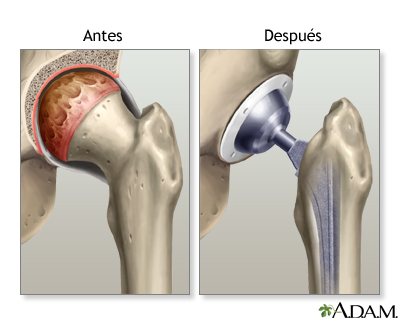 Esta cirugía generalmente tarda de 1 a 3 horas. Usted permanecerá en el hospital durante 3 a 5 días y la recuperación completa tomará desde dos meses hasta un año.
Esta cirugía generalmente tarda de 1 a 3 horas. Usted permanecerá en el hospital durante 3 a 5 días y la recuperación completa tomará desde dos meses hasta un año.- Los resultados de la artroplastia de cadera por lo regular son excelentes y la mayor parte o todo el dolor y la rigidez deben desaparecer. Algunas personas pueden tener problemas con infección o incluso dislocación de la nueva articulación de la cadera.
- Con el tiempo, algunas veces hasta 20 años, la articulación artificial de la cadera se aflojará y es posible que se necesite un segundo reemplazo.
- Las personas más jóvenes y más activas pueden desgastar partes de su nueva cadera y tal vez sea necesario reemplazarlas antes de que la cadera artificial se afloje. Es importante tener visitas de control programadas con el cirujano cada año para revisar la posición de los implantes
Cuando se vaya para la casa, usted debe ser capaz de desplazarse con un caminador o muletas sin necesidad de mucha ayuda. Úselos todo el tiempo que los necesite. La mayoría de las personas no los necesita después de 2 a 4 semanas.Continúe moviéndose y caminando una vez que llegue a la casa. No ponga peso sobre el lado de su nueva cadera hasta que el médico le diga que puede hacerlo. Empiece con períodos de actividad cortos y luego increméntelos gradualmente. El médico o el fisioterapeuta le darán ejercicios para que los haga en casa.Con el tiempo, usted debe ser capaz de retornar al nivel anterior de actividad. Será necesario que evite algunos deportes, como el esquí cuesta abajo o los deportes de contacto como el fútbol americano y el balompié. Sin embargo, usted debe ser capaz de realizar actividades de bajo impacto, como caminar, trabajar en el jardín, nadar, jugar tenis y golf.
Artritis reumatoidea
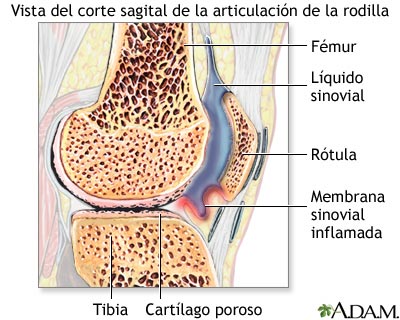
La artritis reumatoidea es otra forma de artritis. El propio sistema inmunológico del cuerpo ataca la membrana sinovial de una articulación, la cual secreta líquido y recubre la misma articulación. El sinovio se inflama, produce exceso de líquido y el cartílago se vuelve áspero y poroso.
Líquido sinovial

La membrana sinovial es la membrana tisular interna que recubre una articulación y secreta líquido sinovial que lubrica dicha articulación.
Artritis en la cadera
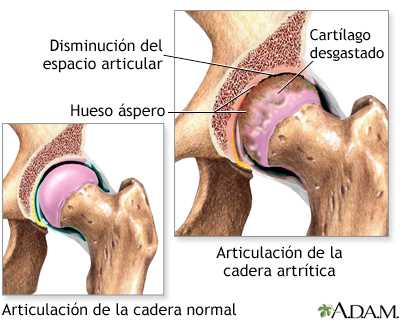
El cartílago normalmente protege la articulación permitiendo el movimiento suave y también amortigua el golpe cuando se hace presión sobre la articulación, como al caminar. La artritis involucra el rompimiento del cartílago. En ausencia de la cantidad normal de cartílago, los huesos de la articulación se rozan ocasionando dolor, hinchazón y rigidez.
Osteoartritis contra artritis reumatoide
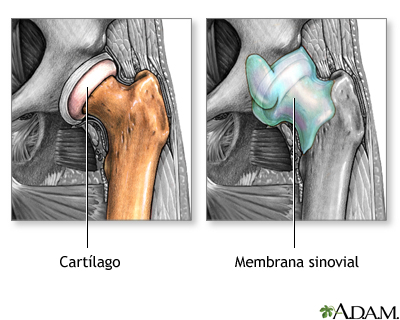
La osteoartritis es un deterioro del cartílago y un sobrecrecimiento del hueso que generalmente se debe a un "desgaste por uso". La artritis reumatoide es la inflamación del tejido conectivo de una articulación, tal como las membranas sinoviales, lo cual lleva a la destrucción del cartílago articular.
Artritis reumatoide
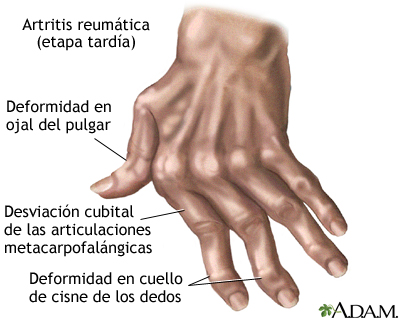
Los efectos de la artritis reumatoide pueden progresar hasta el grado de ser discapacitantes. Las deformidades características de la etapa tardía de la enfermedad, tales como la desviación ulnar (cubital) de los huesos de las manos o la desviación en cuello de cisne, se deben a que los huesos no están alineados porque los músculos y tendones de un lado de la articulación dominan los del otro lado.
Artritis reumatoide
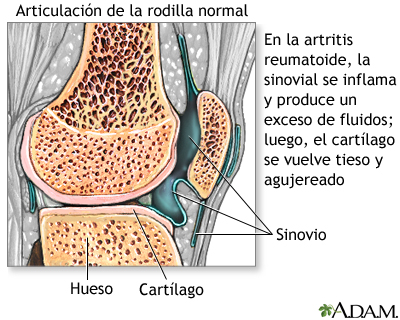
La artritis reumatoide es una enfermedad autoinmune sistémica que inicialmente ataca la membrana sinovial de tejido conectivo que reviste la cavidad que se encuentra entre las articulaciones, la cual secreta un líquido lubricante.
Osteoartritis
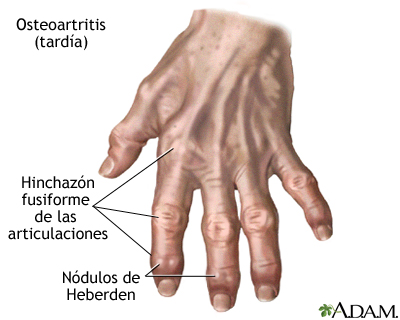
La osteoartritis se asocia con el proceso de envejecimiento y puede afectar cualquier articulación. El cartílago de la articulación afectada poco a poco se desgasta y el hueso termina rozando contra hueso mismo. Se presentan espolones óseos en los huesos desprotegidos, así como dolor e inflamación.
Osteoartritis
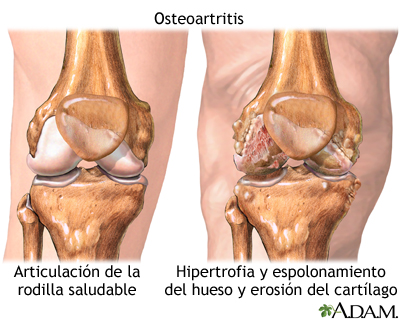
La osteoartritis es una enfermedad crónica del cartílago y el hueso de las articulaciones y se piensa que es el resultado del uso y desgaste de las mismas, aunque también existen otras causas como los defectos congénitos, el trauma y los trastornos metabólicos. Las articulaciones se ven más grandes, están rígidas y producen un dolor que aumenta a medida que se las usa durante el día.
Artritis reumatoide
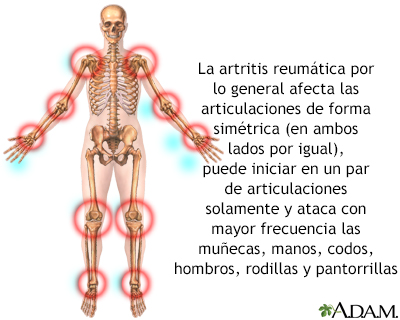
La artritis reumatoide es una enfermedad autoinmune en la cual el sistema inmunológico del cuerpo se ataca a sí mismo. Por lo general, las articulaciones se afectan con un patrón simétrico que ataca las manos y otras articulaciones y empeora en la mañana. La artritis reumatoide también es una enfermedad sistémica que afecta otros órganos del cuerpo, mientras que la osteoartritis se limita a las articulaciones. Con el tiempo, ambos tipos de artritis pueden causar discapacidad.
es bueno saber esto se me hace realmente interesante el prevenir el desgaste de nuestras articulaciones..realmente interesante....
ResponderEliminar