Es una enfermedad crónica (que dura toda la vida) caracterizada por niveles altos de azúcar en la sangre.
Ver también:
Causas
La insulina es una hormona producida por el páncreas para controlar la glucemia. La diabetes puede ser causada por muy poca producción de insulina, resistencia a ésta o ambas.
Para comprender la diabetes, es importante entender primero el proceso normal por medio del cual los alimentos son descompuestos y empleados por el cuerpo como energía. Varias cosas suceden cuando se digiere el alimento:
- Un azúcar llamado glucosa, que es fuente de energía para el cuerpo, entra en el torrente sanguíneo.
- Un órgano llamado páncreas produce la insulina, cuyo papel es transportar la glucosa del torrente sanguíneo hasta los músculos, la grasa y las células hepáticas, donde puede utilizarse como energía.
Las personas con diabetes presentan hiperglucemia, debido a que:
- El páncreas no produce suficiente insulina
- Los músculos, la grasa y las células hepáticas no responden de manera normal a la insulina
- Todas las razones anteriores
Hay tres grandes tipos de diabetes:
- Diabetes tipo 1: Generalmente se diagnostica en la infancia, pero muchos pacientes reciben el diagnóstico cuando tienen más de 20 años. En esta enfermedad, el cuerpo no produce o produce poca insulina y se necesitan inyecciones diarias de esta hormona. La causa exacta se desconoce, pero la genética, los virus y los problemas autoinmunitarios pueden jugar un papel.
- Diabetes tipo 2: Es de lejos más común que el tipo 1 y corresponde a la mayoría de todos los casos de diabetes. Generalmente se presenta en la edad adulta, aunque se está diagnosticando cada vez más en personas jóvenes. El páncreas no produce suficiente insulina para mantener los niveles de glucemia normales, a menudo, debido a que el cuerpo no responde bien a la insulina. Muchas personas con este tipo de diabetes ni siquiera saben que la tienen a pesar de ser una enfermedad grave. Este tipo se está volviendo más común debido a la creciente obesidad y a la falta de ejercicio.
- Diabetes gestacional: Consiste en la presencia de altos niveles de glucemia que se presentan en cualquier momento durante el embarazo en una mujer que no tiene diabetes. Las mujeres que padecen este tipo de diabetes están en alto riesgo de padecer diabetes tipo 2 y enfermedad cardiovascular posteriormente en la vida.
La diabetes afecta a más de 20 millones de estadounidenses y alrededor de 40 millones tienen prediabetes (diabetes tipo 2 temprana).
Existen muchos factores de riesgo que predisponen a la diabetes tipo 2, como:
- Edad mayor de 45 años
- Un progenitor o hermanos con diabetes
- Diabetes gestacional o parto de un bebé con un peso mayor a 4 kg (9 libras)
- Cardiopatía
- Nivel alto de colesterol en la sangre
- No hacer suficiente ejercicio
- Obesidad
- No hacer suficiente ejercicio
- Poliquistosis ovárica (en mujeres)
- Deterioro previo de la tolerancia a la glucosa
- Algunos grupos étnicos (particularmente estadounidenses de raza negra, estadounidenses de pueblos originarios, asiáticos, isleños del pacífico e hispanoamericanos)
Síntomas
Los niveles altos de glucosa pueden causar diversos problemas, como:
- Visión borrosa
- Sed excesiva
- Fatiga
- Micción frecuente
- Hambre
- Pérdida de peso
Sin embargo, debido a que la diabetes tipo 2 se desarrolla lentamente, algunas personas con niveles altos de glucemia son completamente asintomáticas.
Síntomas de la diabetes tipo 1:
- Fatiga
- Aumento de la sed
- Aumento de la micción
- Náuseas
- Vómitos
- Pérdida de peso a pesar del aumento del apetito
Los pacientes con diabetes tipo 1 generalmente desarrollan síntomas en un período de tiempo corto y la enfermedad con frecuencia se diagnostica en una sala de urgencias.
Síntomas de la diabetes tipo 2:
- Visión borrosa
- Fatiga
- Aumento del apetito
- Aumento de la sed
- Aumento de la micción
Pruebas y exámenes
Se puede utilizar un
análisis de orina para buscar glucosa y cetonas producto de la descomposición de las grasas. Sin embargo, una prueba de orina sola no diagnostica diabetes.
Los siguientes exámenes de sangre se utilizan para diagnosticar la diabetes:
- Glucemia en ayunas: se diagnostica diabetes si el resultado es mayor de 126 mg/dL en dos oportunidades. Los niveles entre 100 y 126 mg/dL se denominan alteración de la glucosa en ayunas o prediabetes. Dichos niveles se consideran factores de riesgo para la diabetes tipo 2 y sus complicaciones.
- Examen de hemoglobina A1c: este examen se ha usado en el pasado para ayudarles a los pacientes a vigilar qué tan bien están controlando su niveles de glucosa en la sangre. En el 2010, la American Diabetes Association (Asociación Estadounidense para la Diabetes) recomendó que el examen se use como otra opción para diagnosticar la diabetes e identificar la prediabetes. Los niveles indican:
- Normal: Menos de 5.7%
- Prediabetes: Entre 5.7% y 6.4%
- Diabetes: 6.5% o superior
- Prueba de tolerancia a la glucosa oral: se diagnostica diabetes si el nivel de glucosa es superior a 200 mg/dL luego de 2 horas (esta prueba se usa más para la diabetes tipo 2).
- Glucemia aleatoria (sin ayunar): se sospecha la existencia de diabetes si los niveles son superiores a 200 mg/dL y están acompañados por los síntomas clásicos de aumento de sed, micción y fatiga. (Esta prueba se debe confirmar con otra de glucemia en ayunas.)
Las personas con diabetes necesitan hacerse revisar el nivel de hemoglobina A1c (HbA1c) cada 3 a 6 meses. La HbA1c es una medida de la glucosa sanguínea promedio durante los 2 a 3 meses anteriores. Ésta es una forma muy útil de determinar qué tan bien está funcionando el tratamiento.
Procure que le revisen sus niveles de colesterol y triglicéridos cada año (trate de alcanzar niveles de LDL-colesterol por debajo de 100 mg/dL).
Tratamiento
Los objetivos inmediatos del tratamiento son tratar la
cetoacidosis diabética y los altos niveles de glucemia. Debido a la aparición súbita y gravedad de los síntomas en la diabetes tipo 1, es posible que las personas que acaban de recibir el diagnóstico necesiten permanecer en el hospital.
Los objetivos a largo plazo del tratamiento son:
- Prolongar la vida
- Reducir los síntomas
- Prevenir complicaciones relacionadas con la diabetes, tales como ceguera, insuficiencia renal, cardiopatía y amputación de extremidades.
Estos objetivos se logran a través de:
- Control de la presión arterial y del colesterol
- Autocontrol cuidadoso de los niveles de glucemia
- Educación
- Ejercicio
- Cuidado de los pies
- Planeamiento de las comidas y control del peso
- Uso de medicamentos e insulina
No existe cura para la diabetes. El tratamiento consiste en medicamentos, dieta y ejercicio para controlar el nivel de azúcar en la sangre y prevenir los síntomas.
APRENDA ESTAS HABILIDADES
Las habilidades básicas para el manejo de la diabetes ayudarán a prevenir la necesidad de atención de emergencia y entre ellas se encuentran:
- Cómo reconocer y tratar los niveles bajos (hipoglucemia) y altos (hiperglucemia) de glucemia
- Qué comer y cuándo hacerlo
- Cómo tomar la insulina o los medicamentos orales
- Cómo medir y registrar la glucemia
- Cómo probar las cetonas en la orina (únicamente para la diabetes tipo 1)
- Cómo ajustar el consumo de insulina o de alimentos al cambiar los hábitos alimentarios y de ejercicio
- Cómo manejar los días en que uno está enfermo
- Dónde comprar suministros para diabéticos y cómo almacenarlos
Después de conocer las bases sobre el cuidado de la diabetes, aprenda cómo esta enfermedad puede ocasionar problemas de salud a largo plazo y la mejor manera de prevenirlos. Revise y actualice su conocimiento, ya que constantemente se están desarrollando nuevas investigaciones y mejores maneras de tratar la enfermedad.
AUTOEXAMEN:
Si usted tiene diabetes, el médico puede pedirle que verifique regularmente los niveles de glucemia en su casa. Existen muchos dispositivos disponibles, los cuales utilizan únicamente una gota de sangre. El automonitoreo le dice a uno qué tan bien están funcionado la dieta, el ejercicio y los medicamentos juntos para controlar la diabetes y le puede ayudar al médico a prevenir complicaciones.
La Asociación Estadounidense para la Diabetes (American Diabetes Association) recomienda mantener los niveles de glucemia en un rango con base en la edad. Discuta estas metas con su médico y educador en diabetes.
Antes de las comidas:
- 70 - 130 mg/dL para los adultos
- 100 - 180 mg/dL para los niños menores de 6 años
- 90 - 180 mg/dL para niños de 6 - 12 años de edad
- 90 - 130 mg/dL para niños de 13-19 años de edad
A la hora de acostarse:
- Menos de 180 mg/dL para los adultos
- 110 - 200 mg/dL para los niños menores de 6 años
- 100 - 180 mg/dL para niños de 6 - 12 años de edad
- 90 - 150 mg/dL para niños de 13 - 19 años de edad
QUÉ COMER
Uno debe trabajar estrechamente con su médico para conocer cuántas grasas, proteínas y carbohidratos necesita en su dieta. Un dietista certificado puede ser muy útil en la planificación de estas necesidades en la dieta.
Las personas con diabetes tipo 1 deben comer más o menos a la misma hora todos los días y tratar de ser coherentes con el tipo de alimentos que eligen. Esto ayuda a prevenir que los niveles de glucemia se eleven o bajen demasiado.
Las personas con diabetes tipo 2 deben seguir una dieta bien balanceada y baja en grasas.
CÓMO TOMAR LOS MEDICAMENTOS
Los medicamentos para tratar la diabetes incluyen la insulina y las píldoras para reducir los niveles de glucosa, denominados hipoglucémicos orales.
Las personas con diabetes tipo 1 no pueden producir su propia insulina, por lo que necesitan inyecciones de insulina todos los días. La insulina no viene en forma de píldoras; se suministra mediante inyecciones que, por lo general, se requieren de una a cuatro veces por día. Algunas personas usan una bomba de insulina que se lleva en todo momento y libera un flujo estable de insulina durante todo el día. Otras personas pueden hacer uso de insulina inhalada. (Ver:
diabetes tipo 1).
A diferencia de la diabetes tipo 1, la diabetes tipo 2 puede responder al tratamiento con ejercicio, dieta y medicamentos orales. Existen varios tipos de fármacos hipoglucémicos orales utilizados para reducir el nivel de glucosa en la diabetes tipo 2. (Ver también:
diabetes tipo 2)
Los medicamentos se pueden cambiar a insulina durante el embarazo o la lactancia.
La diabetes gestacional se puede tratar con ejercicios y cambios en la alimentación.
EJERCICIO
El ejercicio regular es particularmente importante para las personas diabéticas, porque ayuda a controlar la glucemia, a perder peso y controlar la hipertensión arterial. Los diabéticos que hacen ejercicio tienen menos probabilidades de experimentar un ataque cardíaco o un accidente cerebrovascular que los que no lo hacen regularmente.
Algunas consideraciones acerca del ejercicio son:
- Siempre verifique con su médico antes de empezar un nuevo programa de ejercicios.
- Pregúntele al médico o enfermera si usted tiene el calzado correcto.
- Escoja una actividad física agradable que sea apropiada para su actual nivel de estado físico.
- Haga ejercicio todos los días y a la misma hora, de ser posible.
- Controle sus niveles de glucemia en casa antes y después de hacer ejercicio.
- Lleve alimento que contenga un carbohidrato de acción rápida en caso de ponerse hipoglucémicodurante o después del ejercicio.
- Lleve una tarjeta de identificación de diabéticos y un teléfono celular para usarlo en caso de emergencia.
- Beba líquidos adicionales que no contengan azúcar antes, durante y después del ejercicio.
Los cambios en la intensidad y duración del ejercicio pueden exigir modificaciones en la dieta o en los medicamentos para evitar que los niveles de glucemia bajen o suban demasiado.
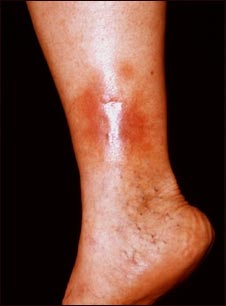
CUIDADO DE LOS PIES:
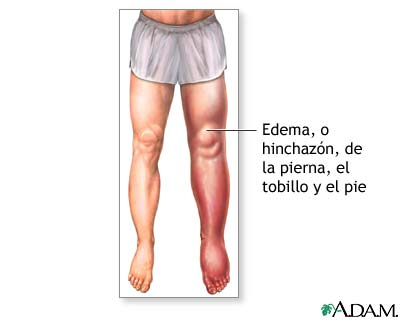
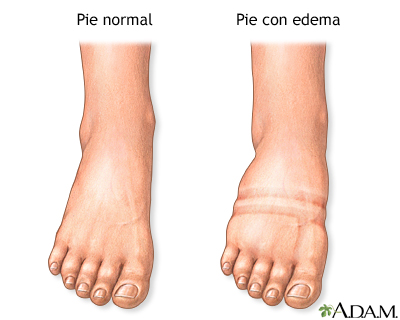
Las personas con diabetes tienen mayor probabilidad de sufrir problemas en los pies. La diabetes puede causar daño a los vasos sanguíneos y a los nervios, y disminuir la capacidad del cuerpo para combatir infecciones. Uno puede no notar una lesión en el pie hasta que se presente una infección. Asimismo, puede presentarse muerte de la piel y otro tejido.
Sin tratamiento, es posible que sea necesario amputar el pie afectado. De hecho, la diabetes es la enfermedad que más comúnmente lleva a amputaciones.
Revise y cuide sus pies todos los días con el fin de prevenir lesiones allí.
Para más información, ver:
Grupos de apoyo
Pronóstico
Con un buen control de la glucemia y la presión arterial, se pueden prevenir muchas de las complicaciones de la diabetes.
Los estudios han mostrado que un estricto control de los niveles de glucemia, del colesterol y de la presión arterial en personas con diabetes ayuda a reducir el riesgo de nefropatía, enfermedad ocular, neuropatía, ataque cardíaco y accidente cerebrovascular.
Posibles complicaciones
Las complicaciones de emergencia abarcan:
Las complicaciones a largo plazo abarcan:
Cuándo contactar a un profesional médico
Acuda la sala de urgencias o llame al número local de emergencias (como el 911 en los Estados Unidos) si tiene síntomas de cetoacidosis:
- Dolor abdominal
- Respiración rápida y profunda
- Aumento de la sed y de la micción
- Pérdida del conocimiento
- Náuseas
- Aliento con olor dulce
Asimismo, llame al número local de emergencias (como el 911 en los Estados Unidos) o acuda a la sala de urgencias si presentan síntomas de niveles extremadamente bajos de glucemia (
coma hipoglucémico o reacción severa a la insulina):
Prevención
Mantener un peso corporal ideal y un estilo de vida activo pueden prevenir la diabetes tipo 2.
Actualmente, no hay forma de prevenir la diabetes tipo 1 ni tampoco existe un examen de detección eficaz para este tipo de diabetes en personas que no presenten síntomas.
El examen de detección para diabetes tipo 2 y personas sin síntomas se recomienda para:
- Niños con sobrepeso que tengan otros factores de riesgo para la diabetes, comenzando a la edad de 10 años y repitiéndolo cada dos años.
- Adultos con sobrepeso (IMC superior a 25) que tengan otros factores de riesgo.
- Adultos mayores de 45 años, repitiéndolo cada tres años.
Para prevenir complicaciones de la diabetes, visite al médico o al educador en diabetes por lo menos cuatro veces al año y comente cualquier problema que se esté presentando.
Hágase los siguientes exámenes regularmente:
- Hágase tomar la presión arterial cada año (las metas de presión arterial deben ser 130/80 mm/Hg o más baja).
- Hágase revisar la hemoglobina glucosilada (HbA1c) cada 6 meses si su diabetes está bien controlada; de otro modo, cada 3 meses.
- Procure que le revisen los niveles de colesterol y triglicéridos anualmente (trate de alcanzar niveles de LDL por debajo de 100 mg/dL, menos de 70 mg/dL en pacientes de alto riesgo).
- Hágase exámenes anuales para constatar que los riñones estén funcionando bien (microalbuminuria ycreatinina en suero).
- Visite al oftalmólogo (preferentemente uno que se especialice en retinopatía diabética) por lo menos una vez al año, o más a menudo si tiene signos de retinopatía diabética.
- Visite al odontólogo cada 6 meses para un examen y limpieza dental completa. Asegúrese de que su odontólogo e higienista sepan que usted padece diabetes.
- Asegúrese de que su médico le revise los pies en cada visita.
Mantenga todas sus vacunas al día y hágase aplicar la vacuna antigripal cada año en el otoño.
Si usted sufre de diabetes, puede tener un mayor riesgo de padecer úlceras o llagas en los pies. Las úlceras en los pies son la razón más común de las hospitalizaciones de diabéticos y pueden tardar semanas o incluso varios meses en sanar. Las úlceras diabéticas a menudo son indoloras.
Desbridamiento
El desbridamiento es el proceso para eliminar la piel y los tejidos muertos. Será necesario que el médico o la enfermera hagan esto para poder ver la úlcera del pie. Hay muchas maneras de hacerlo.
Una es usar un escalpelo y tijeras especiales.
- Se limpia y se desinfecta la piel alrededor de la herida.
- La herida se sondea con un instrumento de metal para determinar qué tan profunda es y para ver si hay cualquier material u objeto extraño en la úlcera.
- El médico corta el tejido muerto y luego lava la úlcera.
- La úlcera o llaga puede parecer más grande y más profunda después de que el médico o la enfermera la desbridan. Ésta debe ser roja o rosada y lucir como carne fresca.
Otras formas de eliminar el tejido muerto o infectado son:
- Sumergir el pie en una piscina de hidromasajes.
- Usar una jeringa y catéter (sonda) para lavar el tejido muerto.
- Aplicar apósitos húmedos a secos en el área para retirar tejido muerto.
- Aplicar químicos especiales, llamados enzimas, en la úlcera. Éstos disuelven el tejido muerto de la herida.
Quitarle presión a la úlcera del pie
Las úlceras de los pies son causadas en parte por demasiada presión en una parte del pie. Asegúrese de usar zapatos que no ejerzan mucha presión sobre los pies. Igualmente, trate de no hacer mucha presión sobre la úlcera.
El médico puede solicitarle que use zapatos especiales, un dispositivo ortopédico o una férula de yeso especial. Es posible que necesite utilizar una silla de ruedas o muletas por un tiempo. Estos dispositivos aliviarán la presión sobre el área de la úlcera y esto ayudará a acelerar el proceso de cicatrización.
El tipo de zapatos que usted usa cuando sufre de diabetes es importante:
- Use zapatos hechos de lona, cuero o gamuza. No se ponga zapatos hechos de plástico u otro material que no permita la circulación del aire.
- Use zapatos que pueda ajustar fácilmente. Deben tener cordones, velcro o hebillas.
- Use zapatos que le calcen adecuadamente y que tengan suficiente espacio. Puede necesitar un zapato especial hecho a la medida de su pie.
- No se ponga zapatos de punta ni abiertos, como tacones altos, chancletas o sandalias.
Cuidado de la herida y apósitos
Usted tendrá que hacer lo siguiente para cuidar su herida:
- Mantenga sus niveles de azúcar en la sangre bajo estricto control, lo cual ayudará a sanar más rápidamente.
- Mantenga la úlcera limpia y vendada.
- Limpie la herida diariamente, usando un apósito o vendaje para tal efecto.
- Trate de caminar menos dentro de su casa.
- No camine descalzo a menos que su médico esté de acuerdo.
El médico o la enfermera pueden usar diferentes tipos de apósitos para tratar la úlcera.
Con frecuencia, primero se utilizan apósitos entre húmedos y secos. Este proceso implica aplicar un apósito húmedo en la herida. A medida que el apósito se seca, absorbe material de la herida. Cuando se quita el apósito, algo del tejido se desprende con él.
- El médico o la enfermera le dirán con qué frecuencia tiene que cambiar el apósito.
- Es posible que usted pueda cambiarse el apósito o pueden ayudarle los miembros de su familia.
- Una enfermera visitadora también le puede ayudar.
Ver también: Cambios de apósito húmedo a seco
Otros tipos de apósitos son:
- Apósitos que contienen alginatos de calcio o factores de crecimiento
- Sustitutos de la piel
Mantenga el apósito y la piel a su alrededor secos. Trate de no humedecer demasiado con los apósitos el tejido sano alrededor de la herida. Esto puede ablandar el tejido sano y causar más problemas en los pies.
Cuándo llamar al médico
Llame al médico si tiene cualquiera de estos signos y síntomas de infección:
- Enrojecimiento, aumento del calor o hinchazón alrededor de la herida
- Supuración adicional
- Pus
- Olor
- Fiebre o escalofríos
- Aumento del dolor
- Aumento de la firmeza alrededor de la herida
Llame igualmente al médico si la úlcera del pie está muy blanca, azul o negra.
Nombres Alternativos
Desbridamiento de úlceras cutáneas.